全程導醫網 礦總頻道:(通訊員 李長鑫)“我頭不疼了,眼皮也能抬起來了,太好了!感謝李主任,感謝徐礦總醫院。”73歲的劉老太手術后第二天,向查房的徐礦總醫院神經外科副主任、主任醫師李計成博士表示感謝。
“為了母親這個病,我們去了好幾家醫院。但不是被誤診就是被告知無法手術。沒想到在徐礦總醫院,得到了醫治。”患者家屬的感激之情溢于言表。
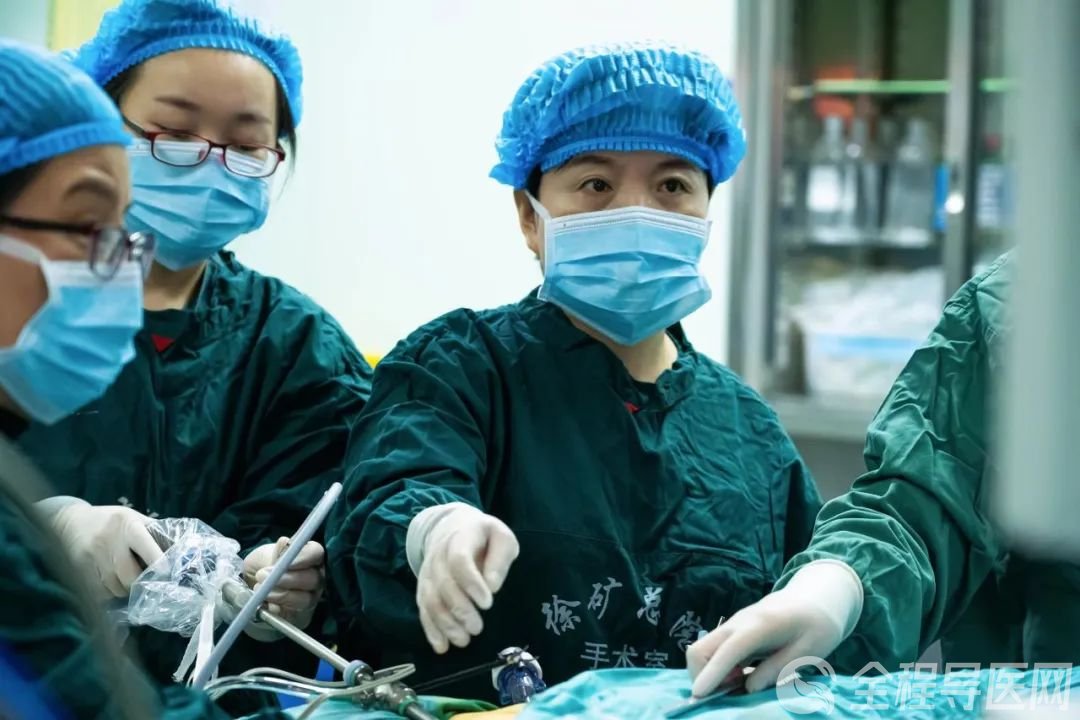
近日,徐礦總醫院神經外科李計成團隊成功為一例具有高破裂風險,表現為頭痛的顱內巨大動脈瘤患者,實施了國際先進水平的“血管導向裝置(pipeline)”技術治療,患者術后視力恢復,頭痛等癥狀消失。
一波三折被誤診險釀危險
七旬的劉老太兩年前因腦部長瘤在當地醫院就診。當地醫院的醫生進行一系列檢查后,判斷劉老太得了腦垂體瘤,此后一直按照腦垂體瘤診治,做過伽馬刀治療等。治療過程中劉老太的左眼卻逐漸睜不開,視力下降,經常頭痛。因為劉老太有過乳腺癌病史,醫生懷疑這是癌細胞腦轉移。
“癌細胞腦轉移”著實把劉老太以及家人嚇得不輕。癌細胞本來就是能致死的存在,如果轉移到腦子……家人不敢往下想。當地醫院的醫生表示,乳腺癌腦轉移屬于癌癥晚期,傳統外科手術治療很難起到效果。劉老太全家很難接受這樣的診斷結果,一家最后來到了徐礦總醫院神經外科就診。
在進行了全腦血管造影術(DSA)檢查后,徐礦總醫院神經外科李計成博士細心查看患者及影像資料,給劉老太帶來一好一壞兩個消息。
好消息是:劉老太的病不是癌細胞腦轉移。壞消息是:劉老太的病也不是此前醫生判斷的腦垂體瘤,她被誤診2年多了。李計成博士告訴患者家屬,劉老太視力下降,頭痛,主要是由于鞍區腦動脈瘤對視神經的壓迫所致。鞍區動脈瘤術前診斷困難,因為它們相似的臨床、內分泌和神經癥狀,易與垂體腺瘤混淆。
“動脈瘤”“垂體腺瘤”很不好分清楚,患者家屬更聽得云里霧里。李計成比喻道:如果大腦比作一個菜園地,動脈就像澆菜的水管,如果水管鼓起一個包,那就是動脈瘤,如果水管爆裂那就是動脈瘤伴出血。垂體瘤更像菜園里結出的果實。如果水管正好繞過果樹的樹枝,在樹枝的位置鼓起一個包,遠遠看上去很像一個果子,所以動脈瘤容易被誤診為垂體瘤。
血管導向裝置術顯神通
劉老太家人聽說不是癌細胞轉移,全都松了一口氣。但是李計成博士介紹說,“腦動脈瘤相當于腦部血管壁上鼓起的‘氣球’,其血管壁已被脹得比較薄弱,當血壓升高或情緒激動時隨時可能破裂出血危及生命,就跟‘不定時炸彈’一樣。一旦破裂出血可導致病人昏迷、癱瘓等,甚至危及生命。”
為了讓患者獲得最佳的治療效果,神經外科李計成團隊經過細致討論,決定采用當今全球治療顱內復雜動脈瘤的神經介入新技術——血流導向裝置來化解難題。
聽完手術方案患者家屬說出自己的擔憂:安全嗎?效果好嗎?副作用大嗎?李計成耐心給患者家屬解釋:“血流導向裝置植入術可以重建血流方向,使動脈瘤血栓化,逐漸萎縮消失。血流導向裝置技術作為顱內動脈瘤血管內治療的重大突破,體現出從動脈瘤囊內填塞到載瘤動脈重塑治療理念的轉變,為復雜性動脈瘤的治療帶來了全新的方法。目前Pipeline血流導向技術已在國際及國內大型神經外科中心逐漸開展。”
李計成表示:“在臨床上,顱內動脈瘤的發病率僅次于腦血栓和高血壓腦出血,其破裂引起的蛛網膜下腔出血(SAH)造成極高的致殘率和致死率。對于大型動脈瘤,傳統的彈簧圈栓塞或支架輔助彈簧圈栓塞效果并不理想,不僅術后可能加重動脈瘤的占位效應,而且遠期復發率較高。血流導向裝置的發展更新了顱內動脈瘤的治療理念,即從瘤囊內填塞向血管壁重建的轉變,對大型或巨大型顱內動脈瘤的治療結果產生了革命性的變化,開啟了顱內動脈瘤治療的新紀元。”他耐心安慰患者家屬:“徐礦總醫院已經開展這項手術兩年多了,積累了豐富的經驗。”
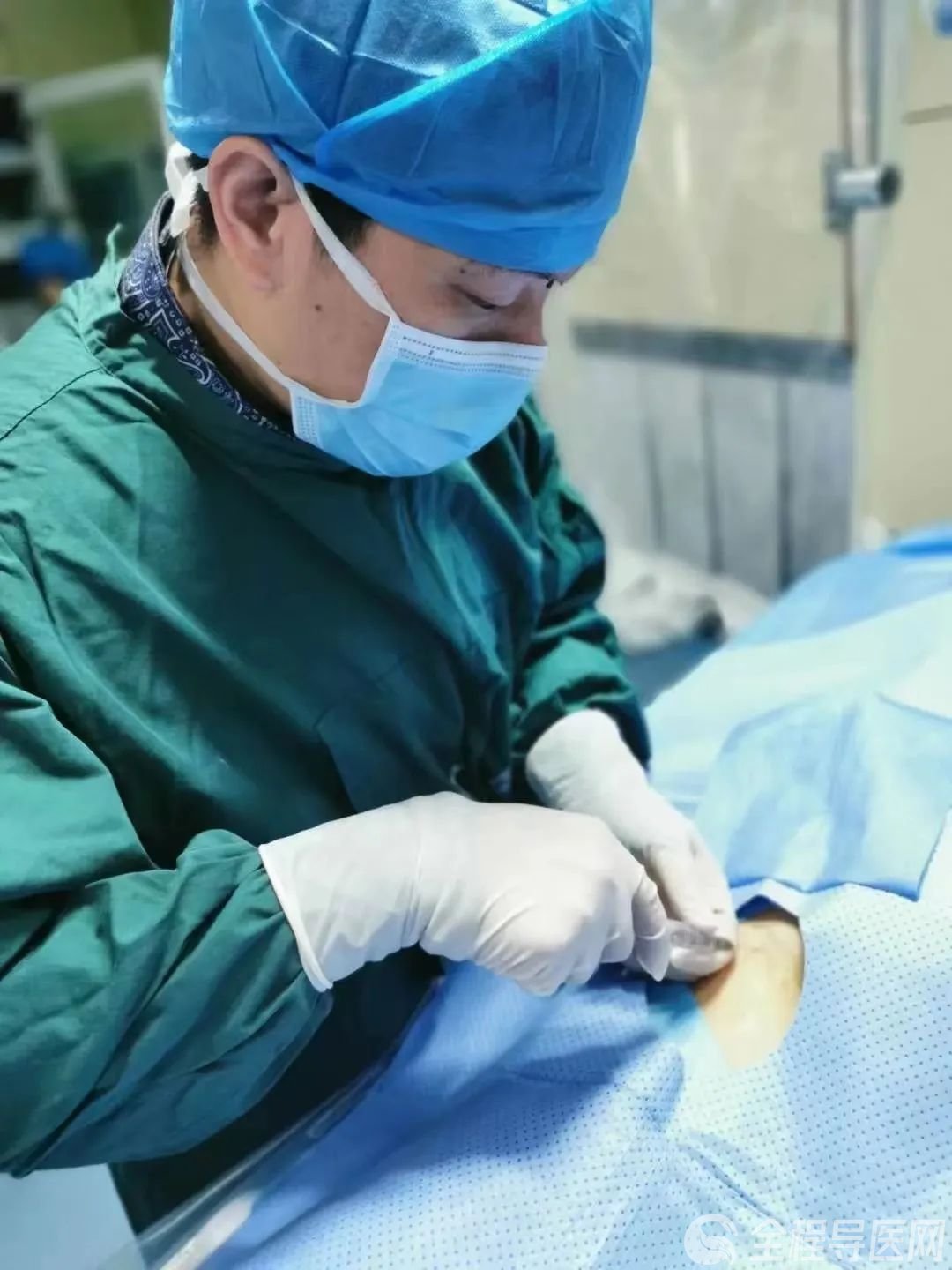
李計成博士在完善術前檢查及評估后,迅速制定周密的手術方案,并在當天進行pipeline手術且非常成功,患者恢復良好。
如何發現顱內動脈瘤
李計成表示:“動脈瘤在未發生破裂時,往往沒有任何癥狀,而一些生長于特殊部位的動脈瘤,則可以伴隨或輕或重的臨床癥狀,如:后交通動脈瘤壓迫動眼神經時,患者可能出現一側眼瞼下垂(睜眼困難)。然而,顱內動脈瘤一旦發生破裂,輕者出現突發的劇烈頭痛,大部分頭痛位于枕部、頸部(后腦勺、脖子),重者直接陷入昏迷或死亡,因此,顱內動脈瘤的破裂具有高致殘率、致死率。”
目前顱內動脈瘤的成因尚不明確,常見的顱內動脈瘤是囊狀的,這類動脈瘤中年女性好發。此外,高血壓病、吸煙也是高危因素,大部分的發生原因是血流對血管壁的沖擊。影響動脈瘤的破裂因素很多,比如說長期未控制的高血壓、動脈瘤形態的不規則、子囊的形成等等,雖然并不是所有的動脈瘤都需要預防性治療,但是如果經神經外科專科醫生判斷動脈瘤具有高破裂風險時,則應當給予積極治療。
徐州健康熱線:0516-85707122