全程導醫網 徐州就醫信息:近日,徐醫附院胃病診療中心成功開展一項新型胃癌消化道重建術式——雙通道消化道重建術,使徐醫附院的胃癌手術方式更加完善,選擇更趨合理。
半年前,55歲的王大爺突然開始出現上腹部疼痛,外院查胃鏡及病理示“賁門腺癌,癌腫呈息肉樣增生”。患者經多方打聽后,得知徐醫附院胃病中心主任朱孝成教授是位胃癌診治方面的專家,于是前來就醫。
完善術前相關檢查,通過多學科專家共同商討后,大家普遍認為患者病變相對局限于賁門,且病變較早,擇期可行遠端胃保留手術。
三周前患者在全麻下行腹腔鏡下根治性近端胃切除+雙通路消化道重建術。手術過程順利,術后恢復情況良好,不僅精神狀態較前改善,體力亦恢復到正常水平,術后2周患者即可正常進食軟食,且無并發癥發生,上消化道造影顯示吻合口造影劑通過通暢,雙通道均顯影但以腸通道為主,符合我們的預期,術后病理亦顯示手術達到了徹底根治的效果。病人及家屬得知后感到非常滿意。
近年來,世界上胃癌的流行病學趨勢是胃遠端腫瘤發病率降低,而近端胃癌、特別是食管胃結合部腺癌發病率呈上升的趨勢。 常用的根治性近端胃癌手術方式有兩種,一種是近端胃切除,遠端胃與食道吻合;此法雖保留胃,但食道返流很重,故臨床較少用.另一種是全胃切除+食道與空腸吻合; 此法雖解決了食道反流的問題,但也會導致營養不良情況的發生。
有研究表明,食物通過十二指腸途徑是胃癌術后的獨立預后因素. 保留胃竇的間置空腸雙通道重建術式在解決了以上兩種術式的缺點外保留了他們的優點。
重建消化道方式:距屈氏韌帶15 cm 處切斷空腸,用腔內直線切割閉合器行食管-空腸端側或側側吻合術;切割閉合器離斷在2/3處離斷胃,近端和腫瘤一起移出體外,遠端用腔內直線切割閉合器行胃-空腸側側吻合,吻合口距離食管-空腸吻合口約20cm處,腸嵌夾閉近端回腸,距離食管-空腸吻合約60cm空腸行端側吻合,(消化道重建示意圖見圖1)。
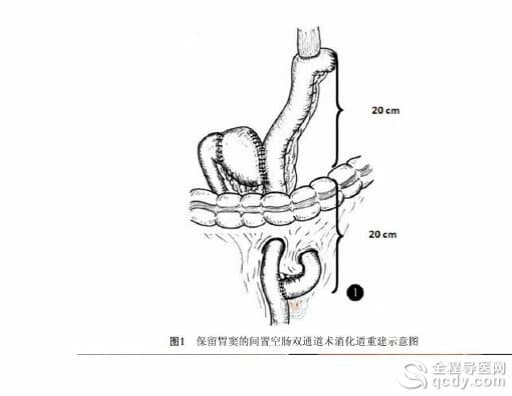
雙通道消化道重建是近年來臨床醫師為克服傳統消化道重建手術方式不足而提出的改良方式,Matsumoto等首先在日本報道了雙通道重建。此種重建方式在傳統食管空腸吻合的前提下,具備了降低反流性殘胃炎、反流性食管炎的同時構建胃空腸吻合的十二指腸路徑,食物經過此徑路可以刺激 促胰酶素、膽囊收縮素和胰島素的分泌,借此增強對食物的消化作用,降低術后營養不良及膽結石 的發生概率,而且保留了部分胃竇,具備了食物儲袋功能,亦能夠刺激胃泌 素的分泌,促進消化,術后患者進食量更優,生存質量更高。除此自外,術后鋇餐顯示大部分鋇劑直接進入空腸,少部分鋇劑經過殘胃十二指腸進入空腸,這樣大部分食物往遠端輸送,滯留的機會小,且殘胃的胃酸也可以大部分經空腸通道排往遠端,其結果有利于有效地預防和減少食管反流和傾倒綜合征的發生。這個方法的提出一方面為了使食物更好地通過,另一方面則為了減少返流及吻合口狹窄,另外此術式保留了部分殘胃, 能夠部分分泌胃酸,有助于鐵劑的吸收,且減輕了維生素B12吸收障礙,能有效降低巨幼紅細胞性貧血的發生率。2016年Journal of American college Surgeons報道雙通道重建病人手術后6個月的日常生活評分、健康評分以及生存質量總評分等方面顯著高于傳統全胃切除術式,表明雙通道重建手術方案對患者的生存質量具有較好的促進作用。
手術適應癥:術前胃鏡及病理活檢定性為胃腺癌,腫瘤位于胃上三分之一。
手術禁忌癥:術中發現NO.5和NO.6組淋巴結增大,這種情況下需要改變原計劃行全胃切除術,活動狀態的十二指腸疾病患者,也不適應此種術史,因其將影響術后胃排空。
徐州導醫熱線:0516-85707122







